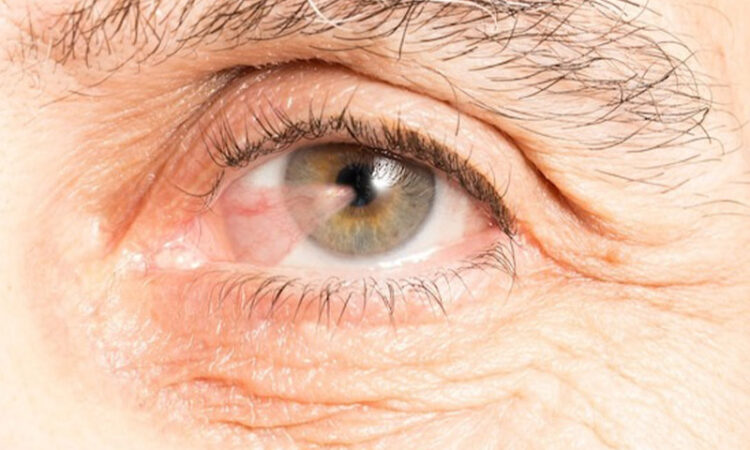
قوزقرنیه چیست؟
قرنیه، لایه شفاف جلوی چشم است که وظیفه متمرکز کردن نور بر روی شبکیه را بر عهده دارد. در حالت طبیعی، قرنیه شکلی گنبدی و متقارن دارد. اما در بیماری قوزقرنیه، این لایه به مرور زمان نازک و مخروطی شکل میشود. همین تغییر شکل باعث میشود نور به درستی روی شبکیه متمرکز نشده و تصویر فرد تار و موجدار دیده شود.
قوزقرنیه معمولاً در دوران نوجوانی یا اوایل جوانی آغاز میشود و به مرور پیشرفت میکند. سرعت پیشرفت در افراد مختلف متفاوت است؛ در برخی به آرامی و در برخی دیگر به سرعت رشد میکند.
مراحل پیشرفت قوزقرنیه
این بیماری معمولاً به صورت تدریجی و در چند مرحله پیشرفت میکند:
– مرحله خفیف: تاری خفیف و آستیگماتیسم نامنظم؛ قابل اصلاح با عینک یا لنز نرم.
– مرحله متوسط: نیاز به لنزهای تماسی سخت (RGP) یا هیبریدی برای اصلاح دید.
– مرحله شدید: نازکی و برجستگی زیاد قرنیه، کدورت و کاهش شدید بینایی؛ معمولاً نیاز به جراحی.
مهم ترین علائم و نشانه های قوزقرنیه
تاری دید تدریجی
یکی از اولین علائم قوزقرنیه تاری تدریجی دید است. بیماران معمولاً بیان میکنند که دید آنها به مرور زمان تار و موجدار میشود. این تاری دید ابتدا خفیف است و ممکن است با عینک اصلاح شود، اما در ادامه حتی عینک هم وضوح کامل ایجاد نمیکند.
حساسیت به نور (فتوفوبیا)
بیماران مبتلا به قوزقرنیه اغلب دچار حساسیت شدید به نور میشوند. این موضوع به ویژه هنگام رانندگی شبانه یا قرار گرفتن در محیطهای پرنور آزاردهنده است. علت آن انحراف نور در سطح نامنظم قرنیه است.
دیدن هاله و سایه دور اشیاء
وجود هالههای نورانی اطراف چراغها یا سایهدار شدن اشیاء از نشانههای بارز قوزقرنیه است. این حالت به دلیل پراکندگی نامنظم نور روی شبکیه ایجاد میشود.
تغییر مکرر نمره عینک
یکی از علائمی که معمولاً بیماران به چشمپزشک مراجعه میکنند، تغییر سریع و مکرر نمره عینک است. فردی که در طول یک یا دو سال چندین بار مجبور به تعویض عینک یا لنز میشود، احتمال بالایی دارد که دچار قوزقرنیه باشد.
آستیگماتیسم نامنظم
آستیگماتیسم در قوزقرنیه معمولاً نامنظم است؛ یعنی انحنای قرنیه به صورت یکنواخت تغییر نکرده و در بخشهای مختلف متفاوت است. این موضوع باعث میشود که حتی عینک یا لنز نرم هم نتوانند دید بیمار را کاملاً اصلاح کنند.
دوبینی (دیپلوپی) در یک چشم
برخی بیماران مبتلا به قوزقرنیه بهویژه در مراحل پیشرفته، دچار دوبینی تکچشمی میشوند. این علامت حتی هنگام بستن چشم دیگر هم وجود دارد و به دلیل شکل غیرطبیعی قرنیه ایجاد میشود.
خستگی چشم
افراد مبتلا به قوزقرنیه اغلب از خستگی چشمها بهخصوص هنگام مطالعه، کار با کامپیوتر یا رانندگی طولانیمدت شکایت دارند. دلیل آن تلاش زیاد چشم برای متمرکز کردن تصویر روی شبکیه است.
کاهش دید در شب
یکی دیگر از علائم شایع، ضعف دید در شب است. بیماران معمولاً بیان میکنند که رانندگی در شب برایشان بسیار دشوار میشود، زیرا چراغها هالهدار دیده میشوند.
تورم و کدورت قرنیه (در مراحل پیشرفته)
در مراحل پیشرفته، ممکن است قرنیه به دلیل نازکی بیش از حد دچار ورم و کدورت شود. این حالت باعث تاری شدید دید و حتی درد میشود و معمولاً نیاز به مداخله جراحی دارد.
عوامل ژنتیکی در ایجاد قوزقرنیه
سابقه خانوادگی
مطالعات نشان دادهاند که حدود ۱۰ تا ۲۰ درصد بیماران قوزقرنیه دارای سابقه خانوادگی هستند. این یعنی اگر یکی از اعضای خانواده شما مبتلا باشد، احتمال ابتلا در شما نیز بالاتر است.
ژنهای دخیل
برخی از ژنهای مرتبط با تولید کلاژن و الاستین در قرنیه نقش مهمی در استحکام آن دارند. جهش یا تغییر در این ژنها میتواند ساختار قرنیه را ضعیف کرده و زمینهساز قوزقرنیه شود.
سندرمها و اختلالات ژنتیکی
افرادی که مبتلا به برخی بیماریهای ژنتیکی مانند سندرم داون، سندرم مارفان یا سایر اختلالات بافت همبند هستند، بیشتر در معرض ابتلا قرار دارند.
عوامل محیطی در ایجاد قوزقرنیه
مالش مکرر و شدید چشمها
یکی از مهمترین عوامل محیطی، مالش چشمها است.
– افراد مبتلا به آلرژی، آسم یا اگزما که دچار خارش چشمی میشوند، بیشتر چشمهای خود را میمالند.
– این فشار مداوم میتواند به تدریج باعث نازک شدن قرنیه و تغییر شکل آن شود.
تماس طولانیمدت با نور خورشید
قرار گرفتن مداوم در معرض اشعه ماوراءبنفش خورشید باعث ایجاد استرس اکسیداتیو در بافت قرنیه میشود. این فرآیند ساختار کلاژن را ضعیف کرده و احتمال ابتلا به قوزقرنیه را افزایش میدهد.
استفاده نادرست از لنزهای تماسی
استفاده طولانیمدت یا غیر استاندارد از لنزهای تماسی، بهویژه لنزهای سخت، میتواند قرنیه را تحت فشار قرار دهد و زمینه ایجاد قوزقرنیه را فراهم کند.
تغییر در بافت کلاژن
قرنیه از رشتههای کلاژنی تشکیل شده است. در قوزقرنیه، این رشتهها بهصورت نامنظم و ضعیف قرار گرفتهاند و همین امر باعث کاهش استحکام و تغییر شکل قرنیه میشود.
اختلالات چشمی
افرادی که دچار بیماریهای دیگر قرنیه یا عیوب انکساری شدید هستند، ممکن است در معرض خطر بیشتری باشند.
سبک زندگی و عادات مؤثر در ایجاد قوزقرنیه
کمبود خواب و استرس
استرس و بیخوابی میتواند باعث افزایش مالش چشمها و کاهش مقاومت سیستم ایمنی شود و در نتیجه خطر ابتلا را بیشتر کند.
تغذیه نامناسب
کمبود ویتامینهای آنتیاکسیدانی مانند ویتامین C و E و مواد معدنی مورد نیاز برای سلامت قرنیه ممکن است در ضعیف شدن بافت قرنیه نقش داشته باشد.
قرار گرفتن در معرض آلودگی هوا
آلودگیهای محیطی میتوانند موجب تحریک چشم و افزایش خارش شوند که خود عاملی برای مالش مداوم چشم و نهایتاً قوزقرنیه است.
روشهای درمان غیرجراحی قوزقرنیه
عینک طبی
در مراحل ابتدایی، زمانی که تغییرات قرنیه خفیف است، عینک طبی میتواند تاری دید ناشی از نزدیکبینی یا آستیگماتیسم را اصلاح کند.
– مناسب برای بیماران در مراحل اولیه.
– سادهترین و کمهزینهترین روش درمان.
– محدودیت: با پیشرفت بیماری کارایی خود را از دست میدهد.
لنزهای تماسی
وقتی عینک نتواند دید مناسبی ایجاد کند، لنزهای تماسی تخصصی توصیه میشوند.
انواع لنزهای مورد استفاده در قوزقرنیه شامل موارد زیر است:
– لنزهای سخت نفوذپذیر به گاز (RGP): شایعترین لنز برای اصلاح دید.
– لنزهای هیبریدی: ترکیبی از مرکز سخت و لبه نرم برای راحتی بیشتر.
– لنزهای اسکلرال: لنزهایی با قطر بزرگ که روی صلبیه قرار میگیرند و برای مراحل پیشرفته مناسب هستند.
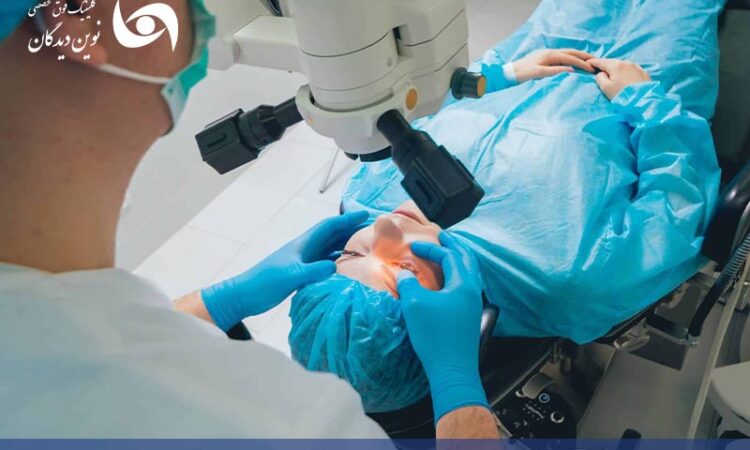
کراس لینکینگ قرنیه (CXL)
کراس لینکینگ یکی از جدیدترین روشهای درمانی برای متوقف کردن پیشرفت قوزقرنیه است.
در این روش از ترکیب قطره ریبوفلاوین و اشعه ماوراءبنفش (UV-A) برای تقویت بافت قرنیه استفاده شده و باعث افزایش پیوندهای کلاژنی و استحکام بیشتر قرنیه میشود.
روشهای جراحی درمان قوزقرنیه
کاشت حلقه داخل قرنیه
در این روش قطعات کوچکی به نام حلقههای پلاستیکی داخل ضخامت قرنیه کاشته میشوند.
– باعث صافتر شدن سطح قرنیه میشوند.
– دید بیمار بهبود پیدا میکند.
لیزرهای تخصصی (PRK + CXL)
در برخی بیماران، استفاده ازلیزرهای اصلاحی مانند PRK یا PTK همراه با کراس لینکینگ با هدف کاهش آستیگماتیسم نامنظم و بهبود کیفیت دید انجام میشود و معمولاً در بیماران با درجات خفیف تا متوسط کاربرد دارد.
پیوند قرنیه
در مراحل شدید بیماری که قرنیه به شدت نازک یا کدر شده است، پیوند قرنیه تنها راه درمان است.
اهمیت درمان بهموقع قوزقرنیه
قوزقرنیه معمولاً در سنین نوجوانی یا اوایل جوانی آغاز میشود و به مرور پیشرفت میکند. اگر درمان در مراحل اولیه انجام شود:
– پیشرفت بیماری متوقف یا کند میشود.
– نیاز به جراحیهای پیچیده کمتر خواهد شد.
– کیفیت بینایی و زندگی بیمار بهبود پیدا میکند.
انتخاب بهترین روش درمان
انتخاب روش درمان به عوامل زیر بستگی دارد:
– سن بیمار
– مرحله پیشرفت بیماری
– ضخامت قرنیه
– میزان بینایی و نیازهای شغلی یا تحصیلی بیمار
پزشک متخصص قرنیه با بررسی شرایط فرد، بهترین گزینه درمانی را پیشنهاد میدهد.